Грибки — полезные жители нашей планеты, некоторые из них помогают раскладывать живые вещества для построения почвы, создают биологические вещества, необходимые для деревьев и растений, образовывают для них соединения фосфора, используются в пищевом производстве как источник белка.
Другие же живут в человеческом организме и отвечают за нормальную микрофлору и защищают наш организм. Но есть и третий вид грибков — патогенные виды, которые вызывают тяжелые и опасные заболевания, например дерматофитию.

Содержание:
Причины и провоцирующие факторы
Дерматофития — болезнь, вызванная грибками. Грибки, вызывающие болезнь, не могут самостоятельно создавать нужные для жизни компоненты. Поэтому, они питаются кератином. Это специфический белок, который придает биологическим тканям прочность. Особенно много его в коже, волосах, ногтях. Поэтому локализация поражений находится как раз на этих участках.
Возбудителя недостаточно для возникновения инфекции, необходимы и другие факторы, которые делают организм более уязвимым для грибкового поражения. В первую очередь, люди с врожденными иммунодефицитами более восприимчивы к возбудителям. Сюда относятся различные врождённые дефекты клеточного и гуморального иммунитета, системы комплемента и фагоцитов.
- Ослабить защитные функции организма может СПИД, для 3-й и 4-й характерно генерализованное поражение кожных покровов грибками.
- Иммуносупрессивная терапия после трансплантации, при аутоиммунных заболеваниях также дает грибкам свободный доступ к организму.
- Гигиена — тоже важный фактор возникновения болезни. У людей, которые носят закрытую обувь, синтетические носки и не уделяют должного внимания по уходу за кожей и ногтями, в разы чаще развивается дерматофитоз стоп.
Возбудители заболевания
Ниже наведем несколько распространённых возбудителей грибковой инфекции.
Геофильные грибы
Среда их обитания — грунт. Они активно способствуют разложению различных белковых структур, что играет важную роль в образовании грунта. К геофильным возбудителям относится Microsporum gypseum.
Заразиться человек может при прямом контакте с землей. Это возможно если ходить босиком по траве. Также люди, работающие на огороде без перчаток, тоже могут легко заразиться Microsporum gypseum. Возможна передача от больного животного к здоровому человеку. Животное тоже заражается посредством контакта с почвой.

Зоофильные дерматофиты
Сюда относится Microsporum canis, Microsporum distortum, Trichophyton equinum. Если же геофильные представители размножаются в почве и способствуют разложению органических веществ в ней и лишь изредка могут поражать живые существа, то для зоофильных дерматофитов организм животного — главная среда обитания.
Они питаются кератином, содержащимся в шерсти и когтях животных. Некоторые виды могут передаваться людям. Так как видов кератина в природе есть несколько десятков, в зависимости от аминокислотной последовательности, не исключено, что у животных и людей есть схожие виды кератина. Именно из-за этого зофоильные грибы могут поражать и людей.
Антропофильные дерматофиты
Microsporum audouinii главный представитель антропофильных грибков. Представители этого рода адаптировались для жизни только на человеческих кожных покровах. Считается, что это те же геофильные грибки, прошедшие более долгий путь эволюции.
Антропофильные представители более опасны, чем зоофильные или геофильные. Так как они передаются напрямую от одного человека к другому. Поэтому при тесном контакте возможен даже эпидемический путь распространения инфекции и массовое заражение, например, в детских садах.
Классификация болезни
Классифицируют случаи болезни в зависимости от того, где локализуется возбудитель и какую зону на теле он повредил. Есть несколько видов дерматофитии:
- Дерматофитная инфекция ногтей. Первичная локализация грибка — на ногтях стоп и рук.
- Дерматофитные инфекции волосяных покровов. Чаще всего локализуется на волосистой части головы. Возбудитель может поражать сам волос или же его фолликул. Обитание грибка на волосистой части голловы самый популярный вариант болезни. Но возможна локализация и на лице. У мужчин грибок может развиваться в бороде и усах, иногда возможно паразитирование на бровях и ресницах, но это тяжелые и редкие случаи.
- Дерматофитная инфекция кожных покровов. Грибок чаще развивается на участках, где кожа более грубая и склонна к ороговению. Именно такая кожа на коже стоп, на коже рук, на локтевых участках. Но нередко микоз развивается и на коже лица и туловища.
- Онихомикоз. Это сложный диагноз, обозначающий генерализованное поражение ногтевых пластин, когда к основным дерматофитным грибкам присоединяются плесневые и дрожжевые грибы и ухудшают состояние больного. Такое нередко наблюдается при иммунодепрессивной терапии и СПИДе.
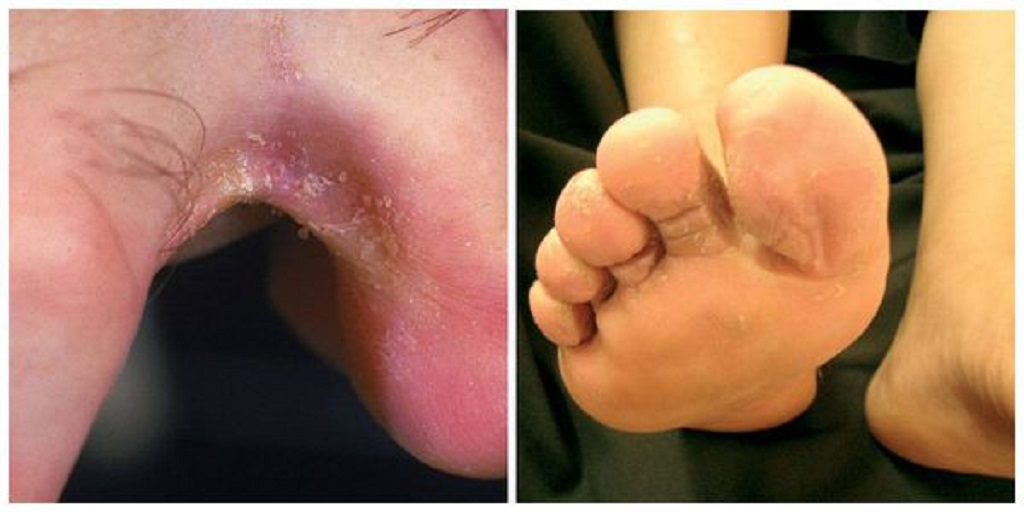
Опасность и возможные осложнения
Опасность зависит от запущенности состояния больного. Если быстро выявить инфекцию и немедленно начать правильное лечение у специалиста, то риск получить осложнения не так велики.
Если состояние тяжелое, то легко может присоединиться вторичная инфекция. На кожных покровах часто к грибку может присоединиться стафилококковая инфекция. Это вызывает тяжелое воспаление кожных покровов с обильным образованием гноя. После таких инфекций нередко на коже остаются рубцы на всю жизнь.
Вторичная инфекция — не единственное осложнение. Возможен процесс экзематизации кожных покровов. Что вызывает ряд неприятных симптомов: зуд, появление красных, ороговевших пятен, образование волдырей и пустул. Это приносит дискомфорт и портит эстетический вид больного, что для многих является серьезным ударом по психике.
Симптомы и особенности различных видов дерматофитии у человека
Все симптомы и виды дерматофитии рассмотреть в этой статье не удастся, поэтому остановимся на самых распространённых.
Волосистой части головы
В первые дни поражение кожа сильно зудит и чешется. Воспаленные участки имеют правильную, округлую форму. Сам участок с каждым днем все больше начинает шелушиться. Когда поражение проникло в глубокие слои кожи и задело волосяные фолликулы, начинается выпадение волос.
Выпадают они как раз в участках поражений, в виде округлых проплешин. Некоторые зоофильные возбудители помимо зуда и выпадения волос могут вызвать образование гнойно-кровянистых корок.
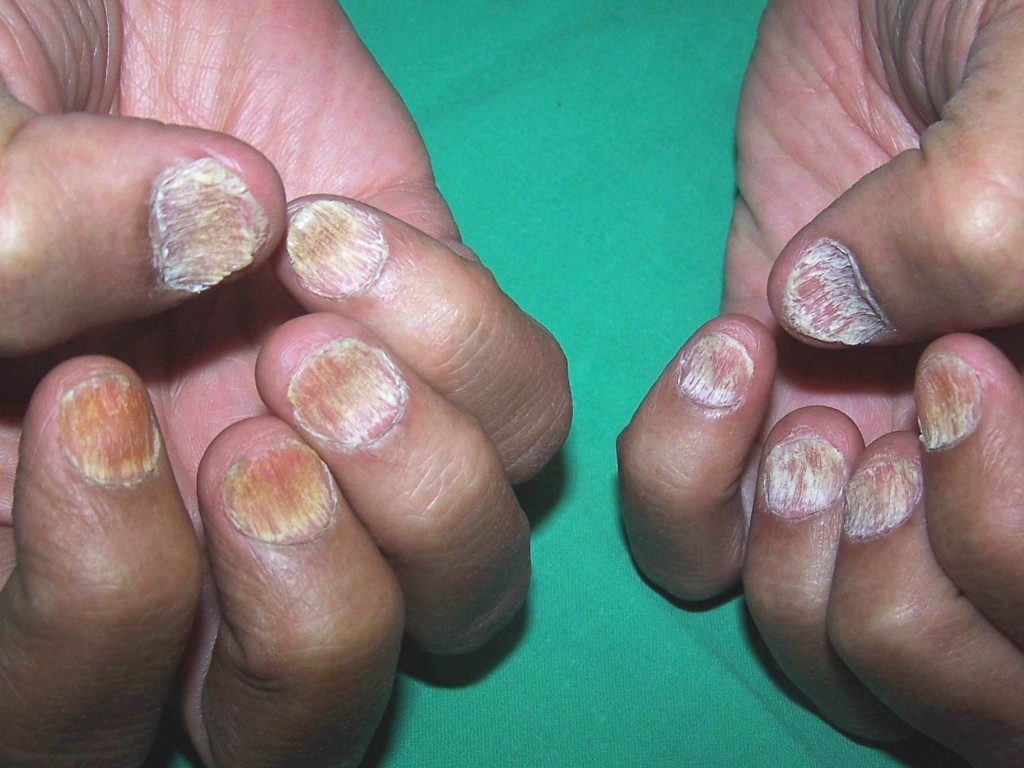
Онихомикоз ногтей
Поражение ногтевой пластины на пальцах ноги наблюдается гораздо чаще, чем на пальцах кисти. Обусловлено это тем, что многие люди носят тесную обувь и не всегда качественные носки, что мешает нормальной циркуляции воздуха. Также, руки в поле зрения человека всегда, поэтому заметить изменения можно быстрее, чем на ногах, что лишь способствует прогрессированию заболевания.
При поражении ногтей изменяется их цвет, толщина и форма. Ногти приобретают желтоватый, иногда вплоть до зеленого оттенка, цвет. Толщина может варьироваться. Может развиться гипертрофия и уплотнение ткани, затем ноготь начинает отслаиваться. При тяжелом течении болезни грибок может распространиться аж к ногтевому валику, вызывая выпадение ногтей.
Стоп и кистей
Поражаются межпальцевые складки и поверхность подошвы, а на руках — ладонная поверхность. На начальном этапе наблюдается шелушение и отслоение кожи. Затем начинают появляться болящие трещины и воспалительные элементы в виде пузырьков.
Позже пузырьки начинают сливаться в крупные пузыри, если их вскрыть, на коже останутся эрозии. Но так как базальные слои эпителия не затронуты и если не присоединилась вторичная инфекция, эрозии заживают без рубцевания.
Гладкой кожи
На поверхности кожи образуются круглые или овальные очаги поражения, имеющие четкую локализацию и контуры. Кожа поначалу зудит и краснеет, позже появляются пузырьки, содержащие прозрачную жидкость. Если в пузырьках содержится гнойное содержимое, это свидетельствует о присоединении инфекции, вызванной золотистым стафилококком.
Паховая
Очаг поражения, зудящий с красным цветом, форма пораженного участка напоминает кольцо с наиболее шелушащимся участком в центре. Воспаление активно распространяется из паховой складки на внутреннюю поверхность бедра или мошонку у мужчин.
При осложнениях наблюдается мацерация и отек кожных покровов, что нарушает ее защитные свойства и тесный контакт кератоцитов и делает кожу в пораженных участках более уязвимой для других возбудителей. Также возможно чрезмерное уплотнение кожи и гиперпигментация (процесс лихенификации).
На лице
Чаще всего поражается кожа щек, носа, подбородка и кожа вокруг глаз. Дерматофития лица появляется в виде одного или нескольких пятен, иногда размещенных не вместе, а на разных участках лица, розово-красного цвета. Размеры пятен от 1 до 5 сантиметров, при запущенных формах больше 5. Изменения кожи такие же, как и при дерматофитии кожи стоп и кистей.

Методы диагностики
Узнаете все, что вам нужно знать о диагностике и ее современных методах.
Анамнез
Анамнез может упростить работу врача и ускорить процесс диагностики и сделать ее более точной. Есть ряд факторов, которые могут подсказать врачу, что у больного именно дерматофития, а не другой диагноз. К таким факторам относится:
- контакт с человеком, имеющим подобные симптомы;
- контакт с больным животным;
- посещение бань и саун без старательного соблюдения правил гигиены;
- ношение чужой обуви.
Жалобы могут быть разные, в зависимости от локализации возбудителя. Чаще всего это зуд, выпадение волос и изменение кожных покровов. главная задача пациента — не забыть эту информацию перед приемом у врача и тщательно вспомнить все возможные контакты, из-за которых мог передаться грибок.
Общий осмотр
Общий осмотр включает в себя в первую очередь осмотр участка, на который у пациента имеются жалобы. Но не исключено, что заболевание могло распространиться и на другие участки тела. Поэтому, независимо от жалоб рекомендуется осмотреть участок лица, волосистой части головы, ладонной поверхности рук, межпальцевые пространства, плечи, шею, стопы и ногти.
Обследование пораженных участков тела
При осмотре кожи головы будут наблюдаться красные шелушащиеся пятна или участки выпадения волос (пятнистая алопеция). Выпадение щетины, бороды или бровей в виде четкого круга также свидетельствует об дерматофитии. На этих участков помимо характерных дерматофитных поражений возможно образование фолликулярных гнойников, что часто сбивает врачей с толку и наводит на мысль, что главным возбудителем является стафилококк.
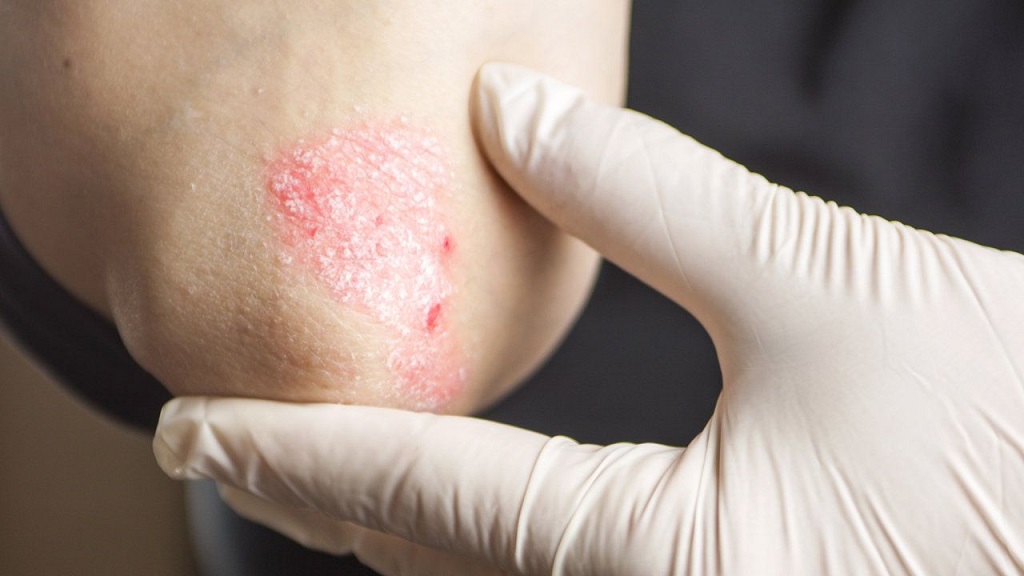
При осмотре кожи стоп стоит уделить внимание и ногтям. Как правило, инфекция быстро распространяется с одного участка на другой. У пациентов часто отмечают шелушащуюся кожу и болезненные трещины в области пятки.
Лабораторное подтверждение
После сбора анамнеза и данных клинической картины диагноз необходимо подтвердить с помощью лабораторных методов, чтобы удостовериться и подобрать правильное лечение.
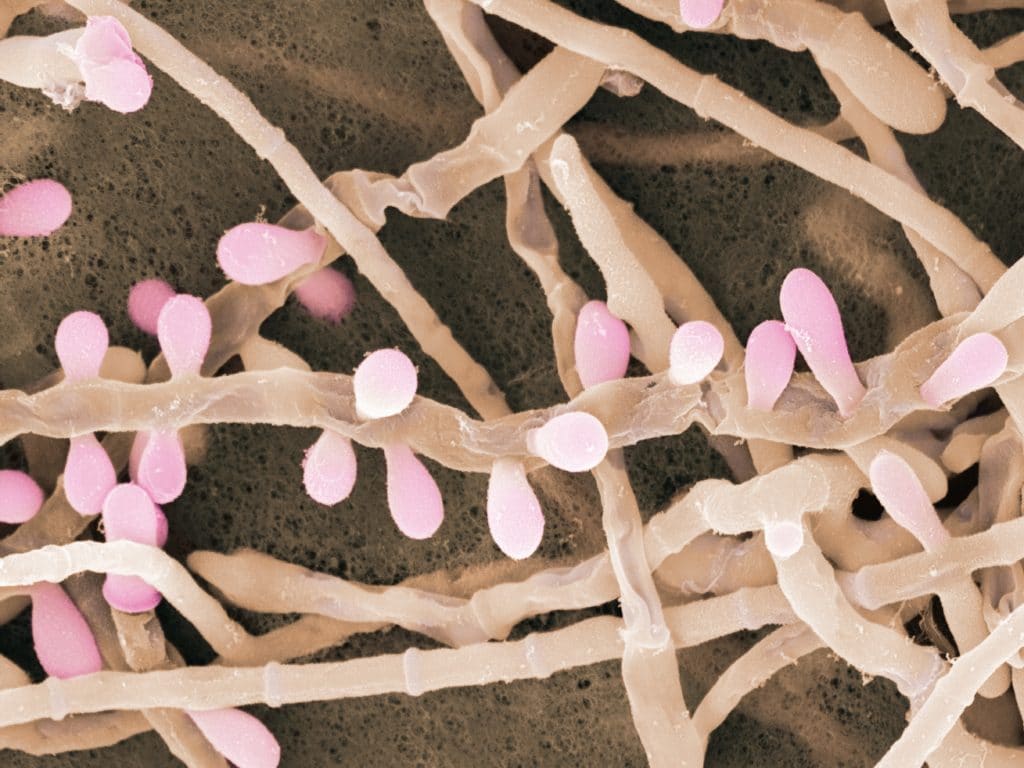
Для постановки диагноза используют метод световой или электронной микроскопии. Перед диагностикой материала его обрабатывают раствором КОН, это необходимо для того, чтобы уничтожить посторонние организмы и оставить в поле зрения только грибы.
Материалом служит ткань пораженного участка. Если это ногти — срезанный пораженный ноготь, если волосы — несколько выщипанных волосков или же материал в виде мазка, при поражениях кожи делают соскобы.
В современном мире для быстрой диагностики используется ПЦР тест.
В некоторых случаях, если, к примеру, возбудитель очень устойчив к выбранному для лечения препарату, рекомендуется делать посев на питательную среду и определять чувствительность культуры к разным медикаментам, чтобы выбрать максимально эффективный.
Дифференциальная диагностика
При дифференциальной диагностике дерматофитии с псориазом должное внимание уделяют семейному анамнезу. Если кто-то в роду имел псориаз, то не исключено, что в пациента эта болезнь. Также при псориазе отсутствуют пузыри розово-красного цвета, иногда с гнойным содержимым, а в основном характерные серебристые бляшки без содержимого. Также, бляшки при псориазе имеют неправильную, в отличие от дерматофитии, форму.
На начальных этапах, когда кожа головы шелушится, а выпадения еще нету, можно спутать инфекцию с себорейным дерматитом. Но тогда пациент будет отмечать повышенную жирность волос, без выпадения волос. Также, поражение себорейным дерматитом, как правило обширное, и не имеет четкой формы.
При простом хроническом лишае появляются огрубевшие пятна с высокой пигментацией, вызывающие зуд. Подобная картина возможна при поражении грибком паховой области, это называется лихенификацией. Но тогда участки вокруг будут покрыты волдырями, иметь красный цвет или же будет наблюдаться мацерация в пораженных участках, чего при простом хроническом лишае не бывает.
Лечение заболевания
Основные методы терапии дерматофитии описаны ниже.
Крем и мазь для наружного применения
Для наружного применения используют производные имидазола, к которым относится миконазол, сертаконазол, клотримазол.
Синтетические вещества аллиламины в первую очередь были предназначены специально для лечения дерматофитозных поражений. Это тербинафин и нафтизин.

Также используются препараты ундециленовой кислоты и замещенные пиридины в виде мазей. Пораженные участки можно обрабатывать серосодержащими мазями, спиртовым раствором йода. Продолжительность наружной терапии зависит от сложности поражения. Если к грибковому поражению присоединилась бактериальная инфекция, дополнительно назначают мази с антибиотиками.
Медикаменты для приема внутрь
При тяжелых и генерализованных поражениях необходима комбинация лекарств для внешнего и внутреннего приема.
В виде таблеток используются те же группы препаратов: производные имидазола, аллиламины. Несколько лет назад чаще всего назначали гризеофульвин, но из-за широкого спектра побочных действий в иностранных протоколах его практически не упоминают и используют более современные и безопасные препараты.
К таким относят итраконазол и тербинафин. Терапия занимает 2 недели при поражениях гладкой кожи и 4-6 или больше недель при обширном поражении волосистой части головы. Лечение онихомикоза иногда затягивается на полгода, в таких случаях как правило комбинируют и меняют препараты, чтобы не развить стойкость к ним у возбудителя.
Народная медицина
Использование сугубо народной медицины без комплексной терапии с помощью доказанных фунгицидных средств крайне нежелательно. Тогда можно запустить болезнь и срок лечения растянется на более долгий период.
Народные средства можно использовать в комбинации с медикаментами для облегчения симптомов. К примеру, сок каланхоэ или алоэ, ванночки с корой дуба или ромашкой способны унять зуд и воспаление. Но обязательно перед использованием подобных методов необходима консультация у специалиста.

Как лечить в запущенной стадии
Существует несколько методов подобной терапии, коротенько о которых написано ниже.
Аппаратная обработка
Аппаратная обработка безопасна, так как не используются режущие инструменты. Такая обработка ногтей и кожи стоп особенно рекомендуема людям с диабетом, когда любая царапина может стать фатальной. Плюс ко всему, используются только дезинфицирующие растворы и одноразовые инструменты, поэтому возбудитель никак не передастся другим клиентам или самому мастеру. В комбинации с фунгицидными препаратами аппаратная обработка ногтей увеличивает эффективность лечения на 86%.
Озонотерапия
Озонотерапия не является основным методом лечения дерматофитозов, но значительно улучшает течение болезни. Озон очень нестабилен, поэтому может легко внедряться в клеточную стенку грибков, разрушая их и препятствуя их распространению. Поэтому его часто используют для устранения плесени и обеззараживания бассейнов.
Также озон улучшает доступ кислорода в ткани, а это способствует быстрой регенерации пораженных участков. Но метод имеет ряд противопоказаний, поэтому перед походом в дерматологическую клинику или косметологический центр, стоит проконсультироваться с лечащим врачом.
Лазерный метод
Эффективность лазерного лечения была доказана при их воздействии на культуру грибков на питательной среде. Максимально эффективным в подавлении роста грибковых колоний оказался лазер высокой интенсивности. Подобное лечение отлично справляется и улучшает прогноз при лечении онихомикоза.
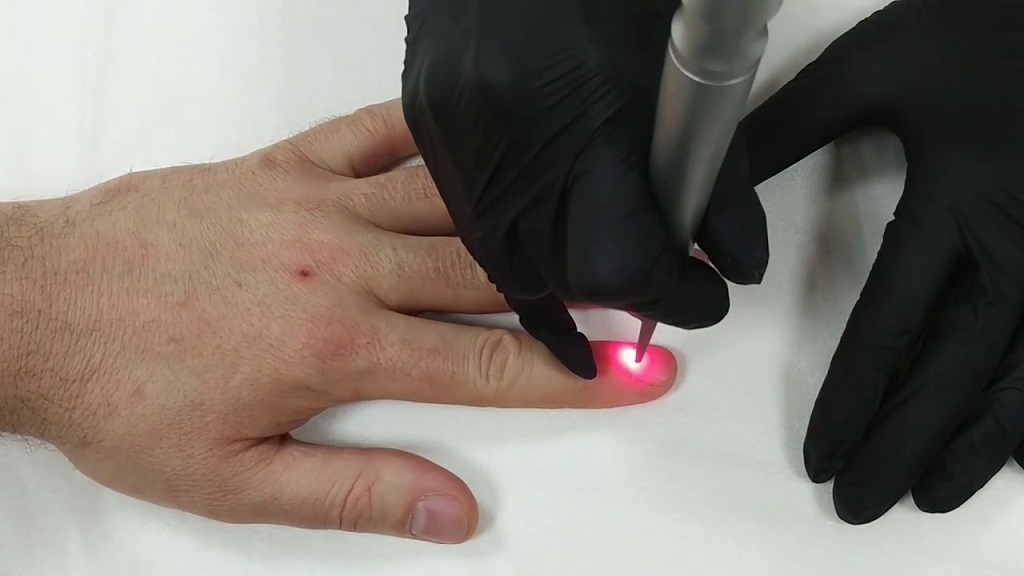
Как правило, местная терапия не может проникнуть вглубь ногтевой пластины и под нее. Зато лазер может проникнуть в глубокие слои и ингибировать рост грибков. Несомненным плюсом является то, что такой метод практически не имеет противопоказаний и не вызывает никаких неприятных ощущений.
Профилактика
Главное — придерживаться правил личной гигиены. Для профилактики онихомикоза необходимо носить носки только из натуральных материалов и воздухопроницаемую обувь, чтобы кожа стоп дышала. Носки необходимо ежедневно менять, а лучше сразу же после того, как ноги вспотели.
После мытья ноги необходимо вытирать насухо. Ни в коем случае не ходить в бане, сауне или бассейне общественного пользования босиком, тоже самое касается общежитий. На ногах всегда должны быть шлепанцы в таких случаях, а после плаванья в бассейне желательно еще и хорошо вымыть ноги с антибактериальным мылом и обработать стопы противогрибковой присыпкой.
Также, чтобы предотвратить рецидив болезни всю обувь нужно тщательно вымыть и обработать. И не носить чужую обувь и в целом стараться не использовать чужие предметы. Не рекомендуется контактировать с бездомными или дикими животными, от них можно заразиться зоофильными дерматофитами.













Отправляя сообщение, Вы разрешаете сбор и обработку персональных данных. Политика конфиденциальности.